2021年8月13日 新型コロナへの対応でなぜ医療崩壊が叫ばれるのか
―誤った分析と科学的思考の欠落そして医療面の無為無策が 過度の不安心理と医療リソースの偏向を招いた ―
2021.08.13 北青山D.CLINIC 院長 阿保義久
はじめに
本論考は、“新型コロナ感染症は風邪と同じ、まったく恐れる必要はない。”と断じるような軽率な立場からのものではない。ただし、表題にあるように、新型コロナ感染症対策において日本の医療システムの崩壊が懸念される事態が頻回に発生していることには釈然としない。
SARS-CoV-2ウイルス感染症は確かに欧米ではこの上ない猛威を振るった。昨今は、デルタ株、ラムダ株など感染力が増した変異ウイルスの出現も懸念されている。しかし、人口当たりの感染者数/死亡者数、死因別にみたコロナ死の割合、超過死亡数などを見ると、日本は欧米諸国に比べてコロナ感染症による被害が極めて小さい。また、よく知られていることだが、人口当たりの病床数は、一般病床、急性期病床いずれも日本は世界で突出して多い。人口あたりのICU等救急時対応の病床数も米国、ドイツには劣るものの、ほかの先進諸国に比べて決して少なくはない。人口当たりの医師数はOECD諸国の中では少ない方だが、英国、米国、カナダ、韓国などとほとんど変わらない。
日本の医療リソースは対外的に決して脆弱ではないのに(むしろ十二分なのに)、そして対外的にコロナ感染者数の増加はそれほどでなくても、なぜ日本のみ医療崩壊が叫ばれて社会生活が制限されるのだろうか。
目下、東京では、感染拡大に伴う重傷者の急増により救急搬送の受け入れがままならない状態だ。前線の医療現場からはまさしく医療崩壊を叫ぶ悲鳴が聞こえ、「救える命が救えなくなる、東京は人出を半減すべき」との声が分科会から上がりだした。
確かに、現在、急増する重症者に対応する医療現場は過負荷の状態で通常医療に支障を来している。しかし、このウイルスのふるまいやそれにかかる医療負担を冷静に吟味すると、日本の医療リソースを適切に機能させさえすれば、新型コロナは大過なく管理できるはずだ。不適切な方針と無為無策な姿勢を今こそ改革する必要がある。
国の感染症対策で指揮を取る専門家達に科学的思考が欠落しており、疾患管理のプロ集団であるべき医師会のトップらがSOSの声を上げるだけで現行制度の改革に目を向けていない、と個人的には感じてきた。同じ医療者として残念至極である。
もし、今後、いつか日本にとって本当に強毒の新興感染症が流行したら・・・現状の体制では一溜まりもないという不安にもかられる。そして、現実問題としては、国のコロナ対策が改善しないまま来る冬季の感染流行本番を迎えてしまったら、さらなる犠牲者が生じ現場は大混乱するのではないか。それを危惧し、速やかに至適施策を講じるべきとの思いから、下記視点で考察した。
① 世界における新型コロナの日本の被害状況
② 日本の医療リソース・インフラの規模
③ 医療崩壊が叫ばれる理由
④ 解決策
① 世界と比較すると新型コロナの日本の被害状況は小さい
・新規感染者数/死亡者数G7諸国を主とした各国の100万人当たりの新型コロナ新規陽性者数、新規死亡者数をみると、日本は他国と比較にならないほど小規模の感染被害と言える(図1-1、2-1:その差を見やすくするため図1-2、 2-2では比較対象国を限定)。
2021年8月10日現在、新規死亡者数は各国で収束の傾向にあるが、ロックダウンを外した英国に比べても日本は1/10程度と極めて少ない。
and Engineering (CSSE) at Johns Hopkins UniversityLink
https://github.com/CSSEGISandData/COVID-19
Coronavirus Pandemic (COVID-19) - Statistics and Research - Our World in Data
図1-1 世界の新規陽性者数/ 100万人
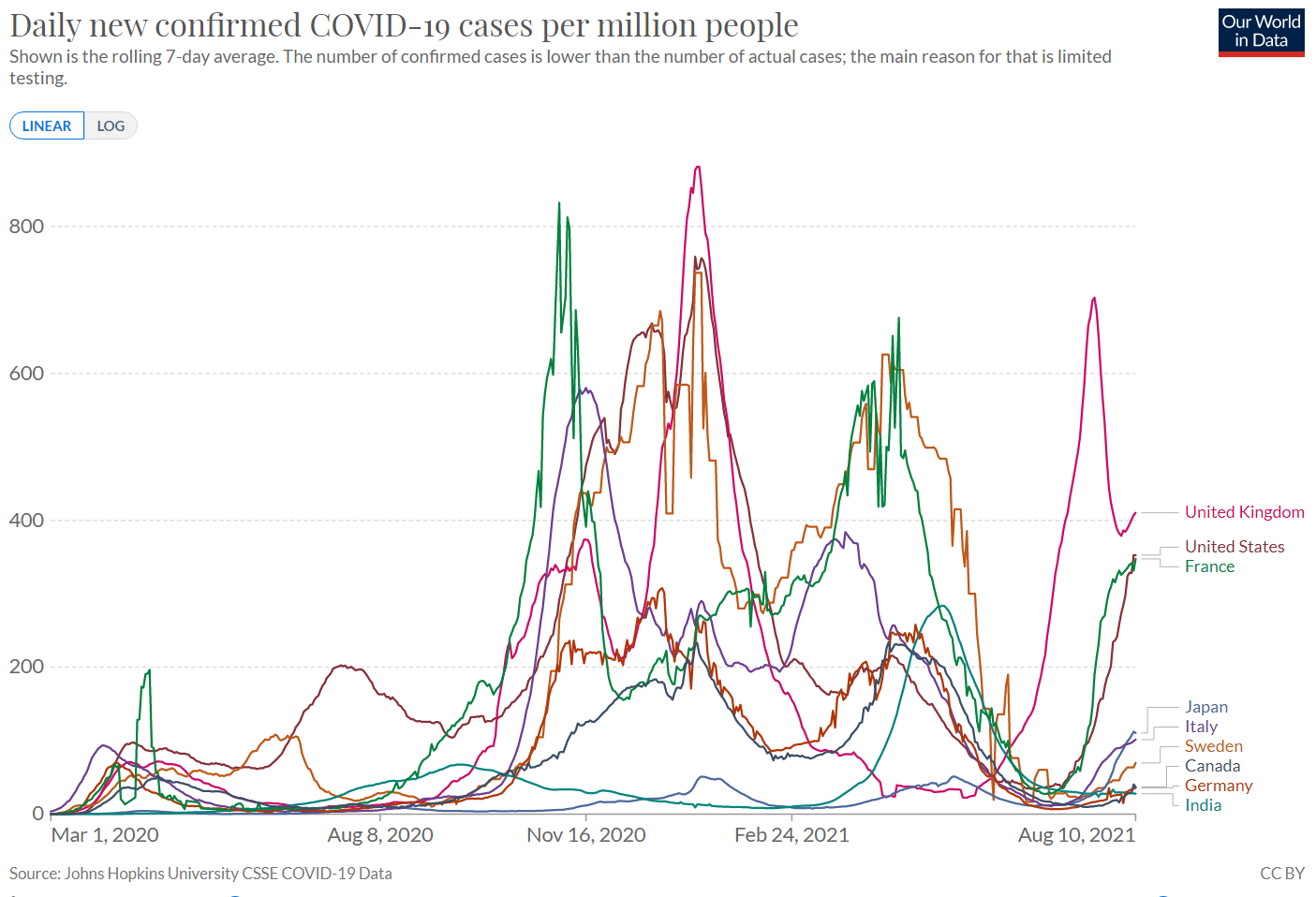
図1-2 世界の新規陽性者数/ 100万人 (比較対象国を限定)
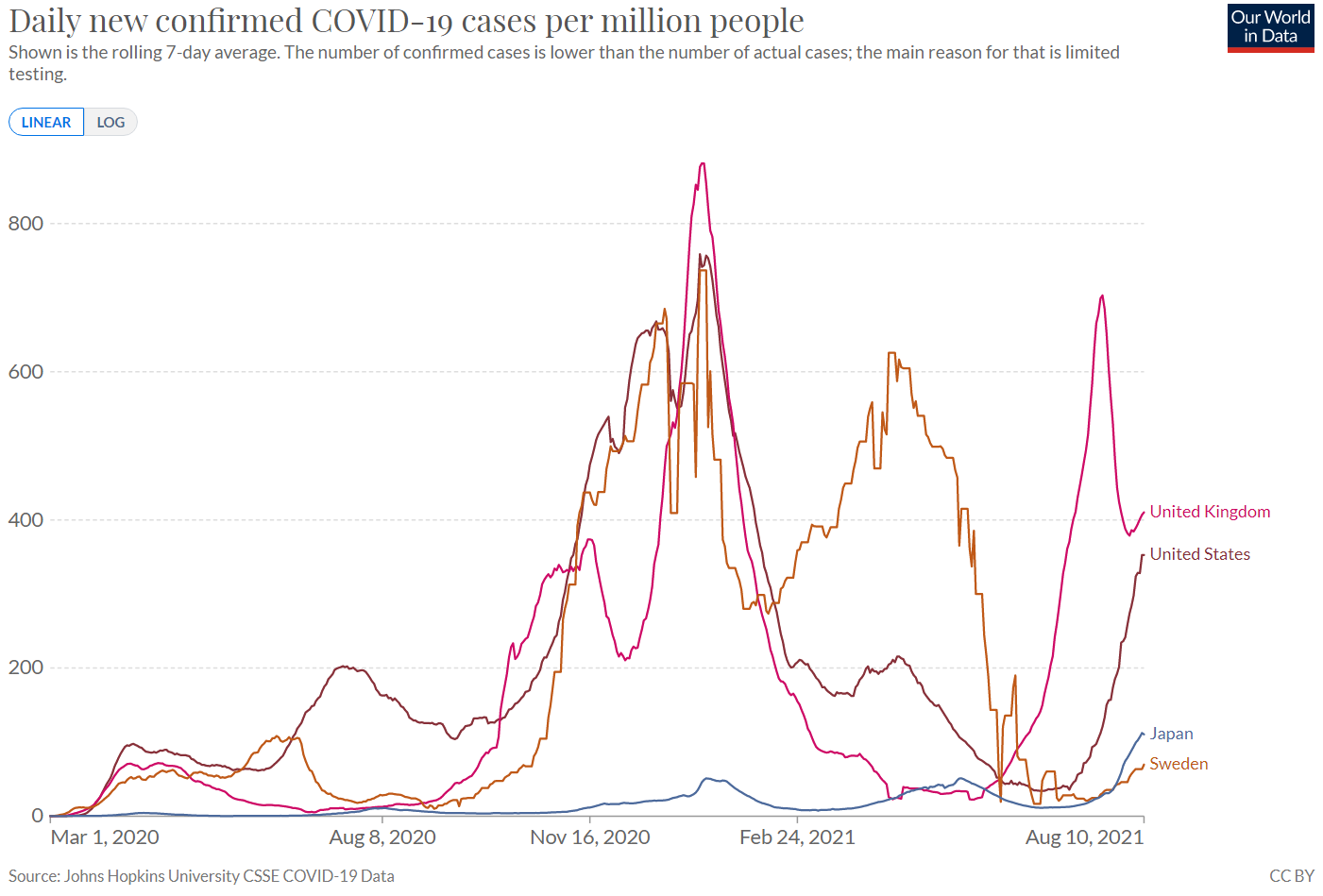
図2-1 世界の新規死亡者数/ 100万人
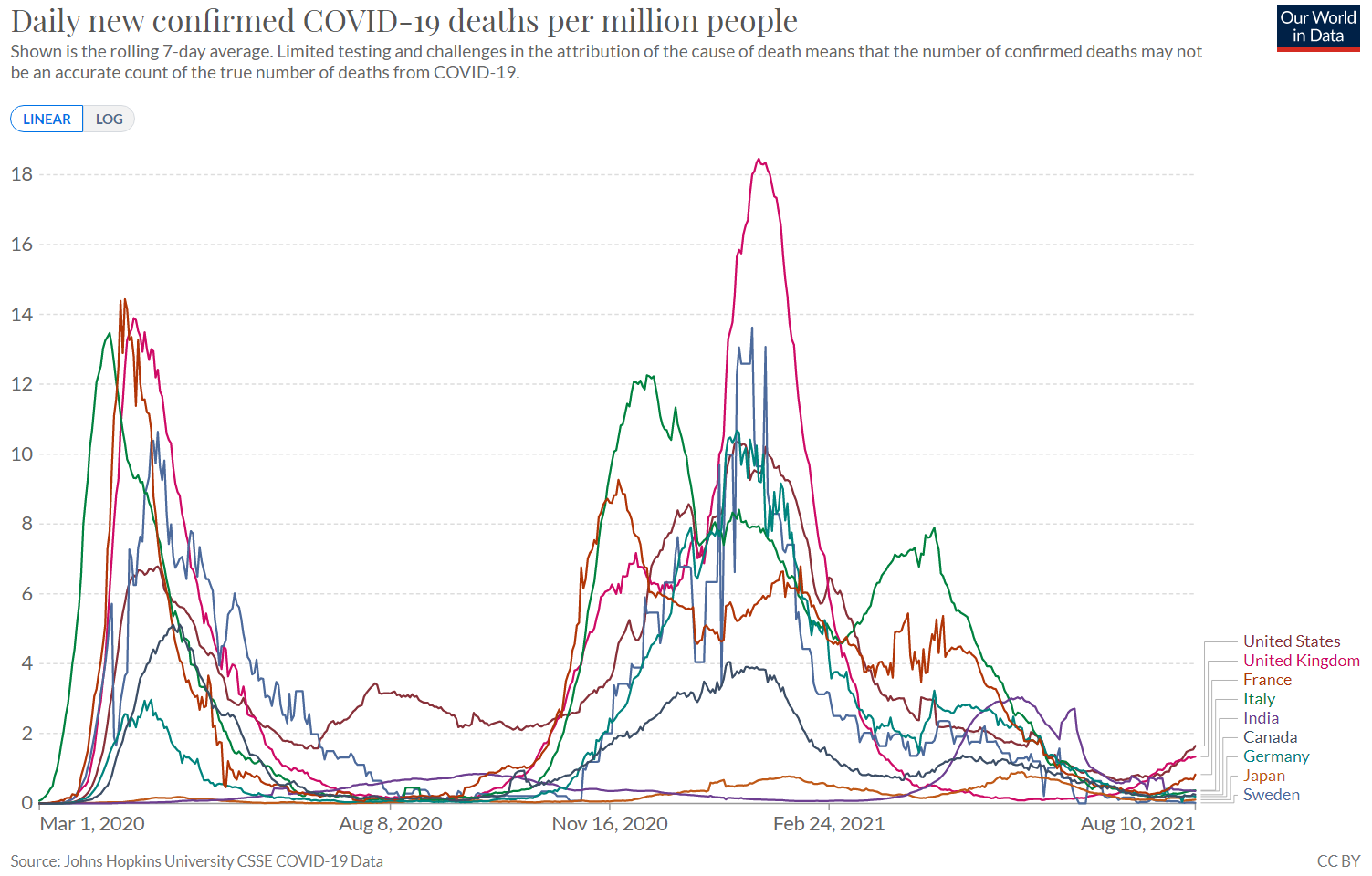
図2-2 世界の新規死亡者数/ 100万人(比較対象国を限定)
・超過死亡
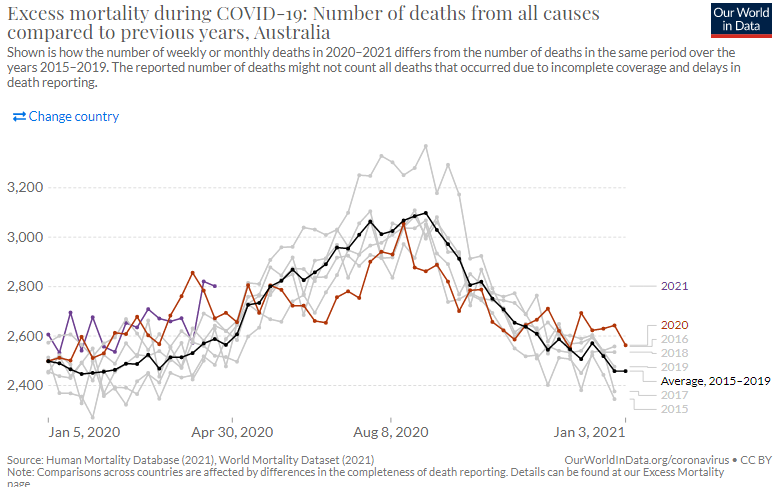
新興感染症による直接的な死亡だけではなくそれに関連する死亡を含む社会全体へのダメージの評価に「超過死亡」が用いられる。これは例年の平均的な死亡者数に比べて調査対象年の死亡者数がどの程度超過したかを見るものだ。新型コロナ感染症が流行した2020年初頭から現在に至って、諸外国の多くは多大なる超過死亡を記録したが、日本においてはさしたる超過死亡は認められない(図4-1~4-7)。総体的に見ると、日本は新型コロナが他国の多くにみられるような例年に比べて大きく死亡者数を増やした状況ではない。
図4-1米国 超過死亡
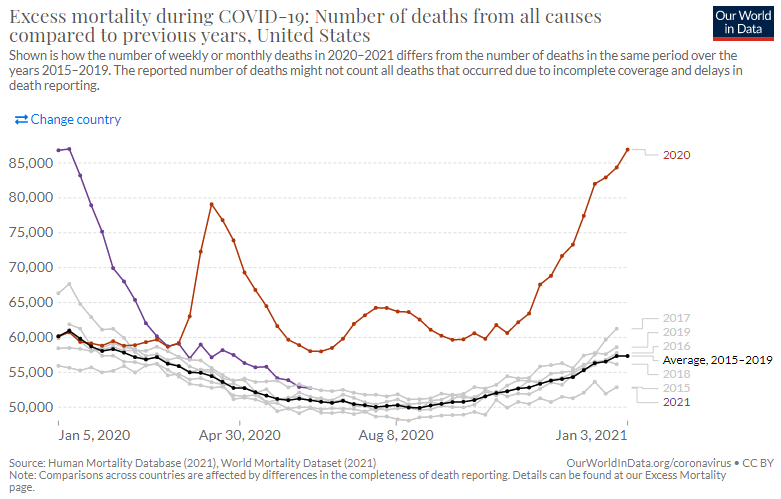
図4-2英国 超過死亡
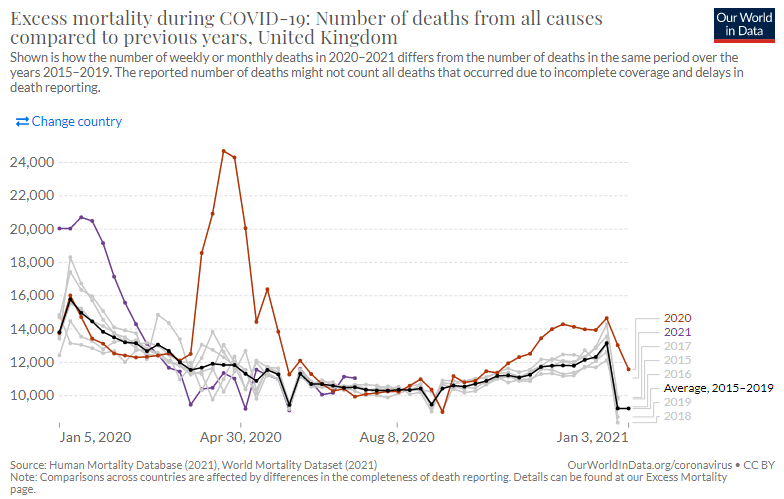
図4-3フランス 超過死亡
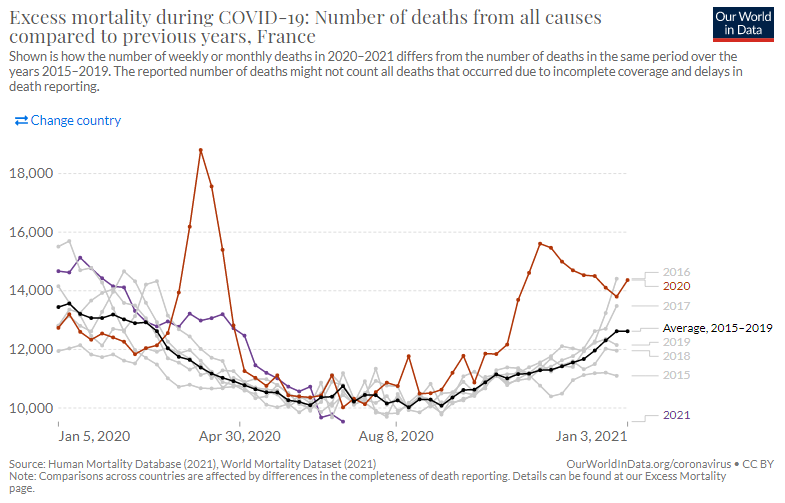
図4-4ドイツ 超過死亡
図4-5イタリア 超過死亡
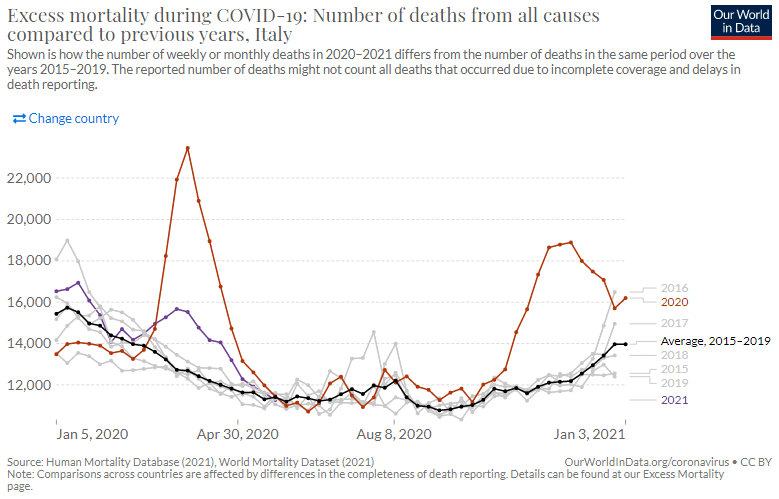
図4-6カナダ 超過死亡
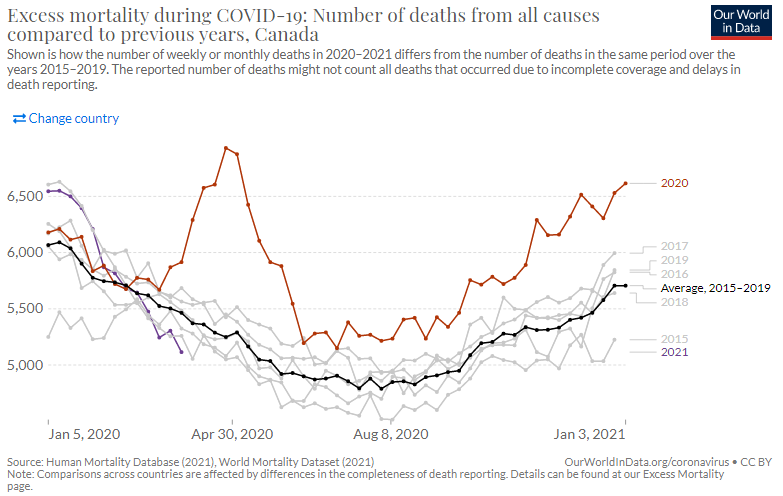
図4-7日本 超過死亡
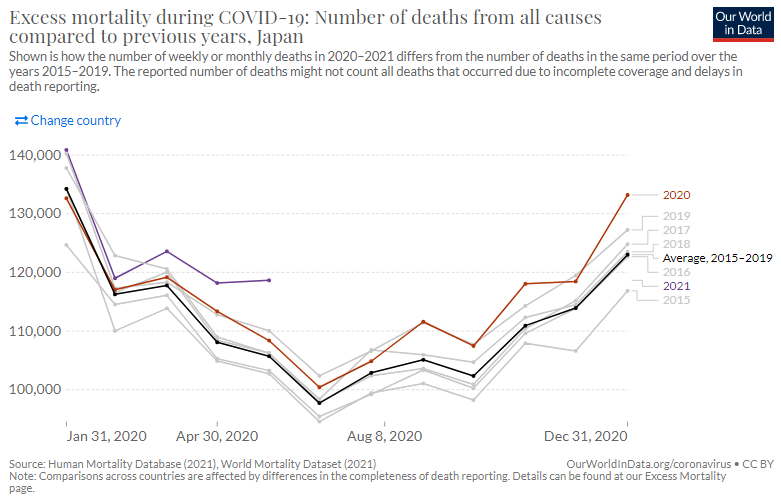
図4-8オーストラリア 超過死亡
・死因別死者数
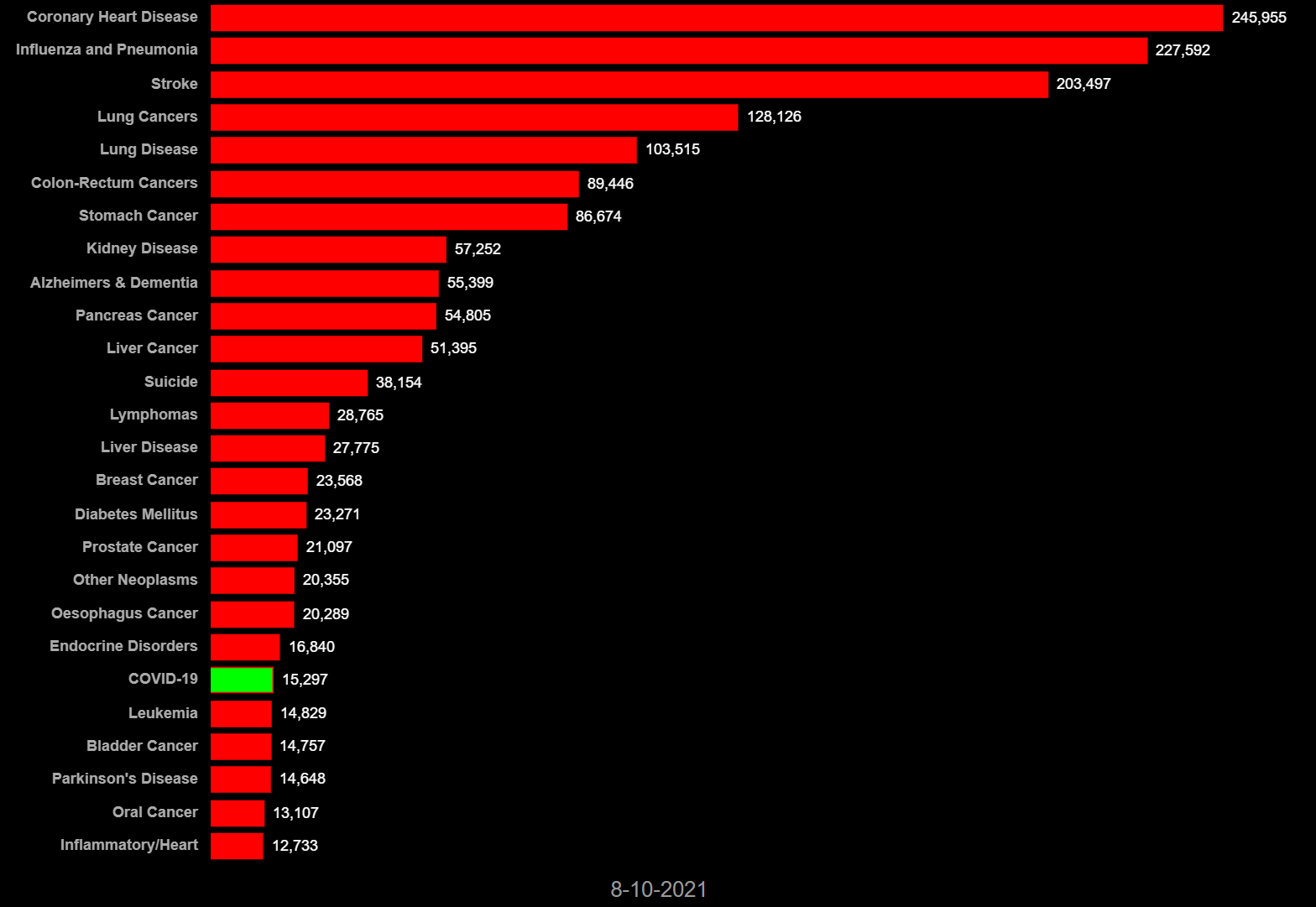
2020年3月1日から2021年8月10日までの各国の死因別死者数では、COVID-19(新型コロナ感染症)は、先進諸国の多くで心筋梗塞や脳卒中、肺炎、癌などの主たる死因を凌駕して主たる死因となっている。日本では全死因と比較すると新型コロナによる死亡数は突出して少ない(図6-1 ~6-8)。他国では、コロナ対応で日常診療に甚大な障害を生じた可能性が大きい。日本ではコロナでの死者数は全体の1/100を占めるに過ぎない。常識的には、この程度の負荷が全体の医療を崩壊させるという発想に至らない。
https://www.worldlifeexpectancy.com/selected-deaths-vs-covid-19
図6-1米国 死因別死者数

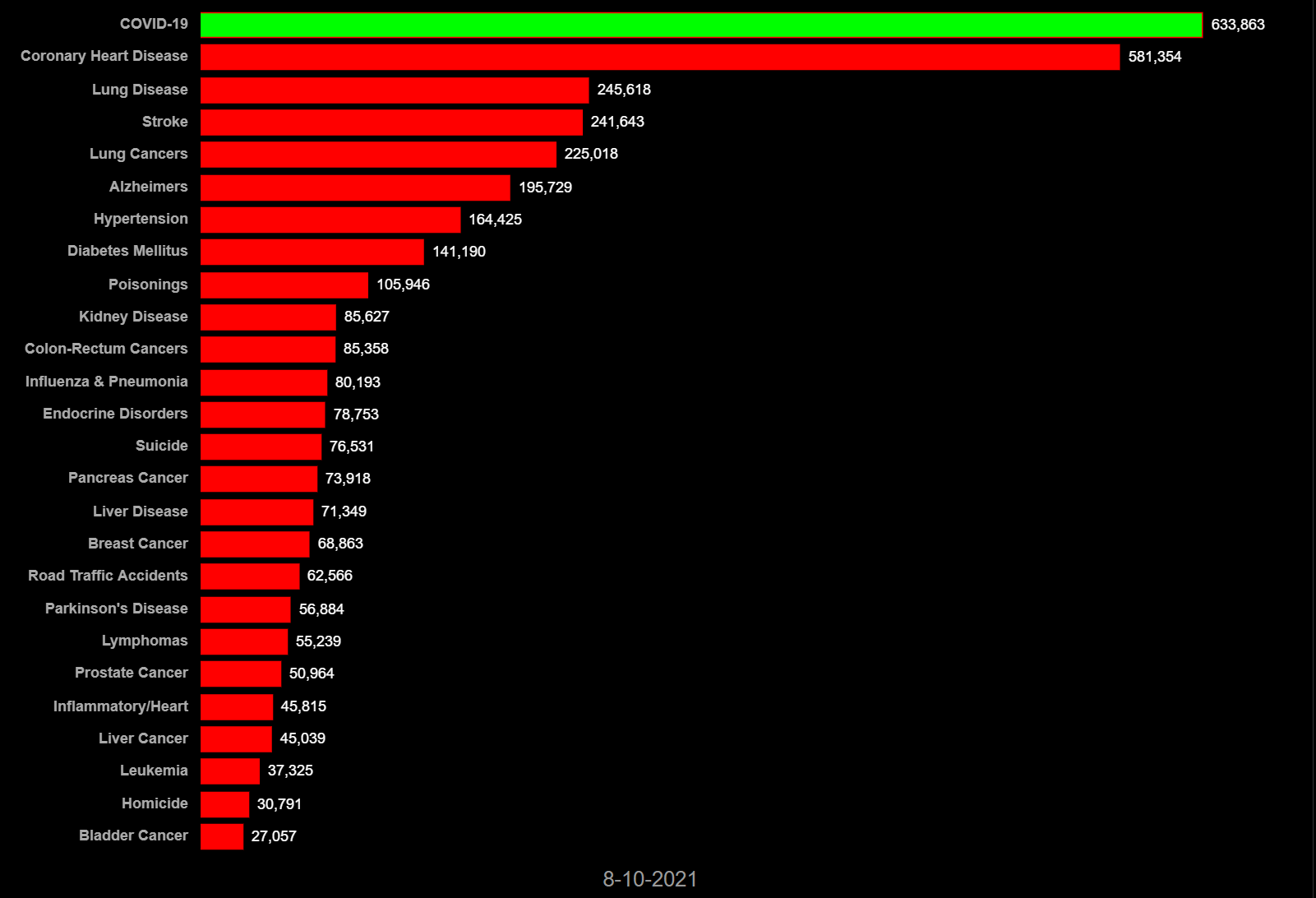
図6-2英国 死因別死者数

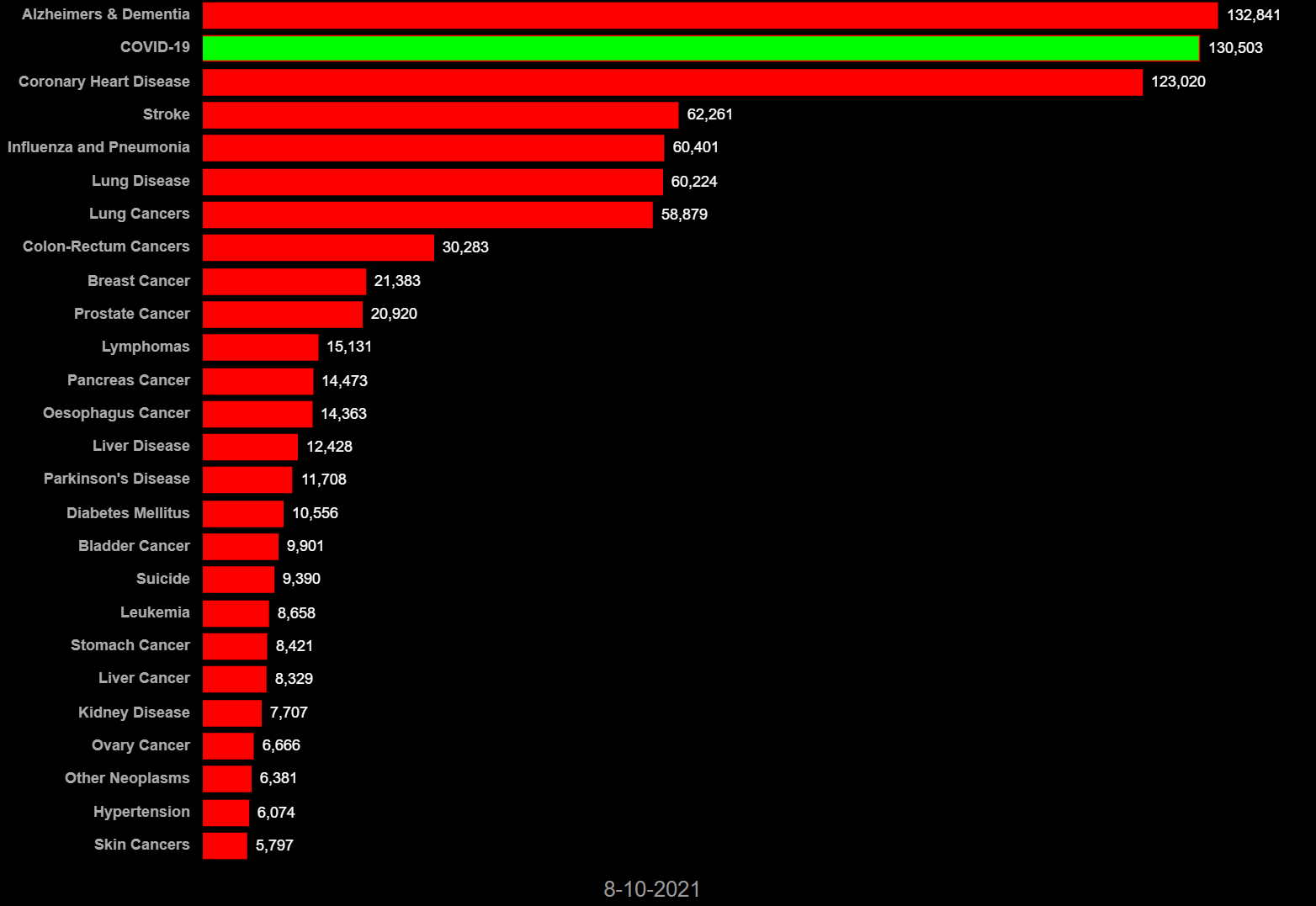
図6-3カナダ 死因別死者数

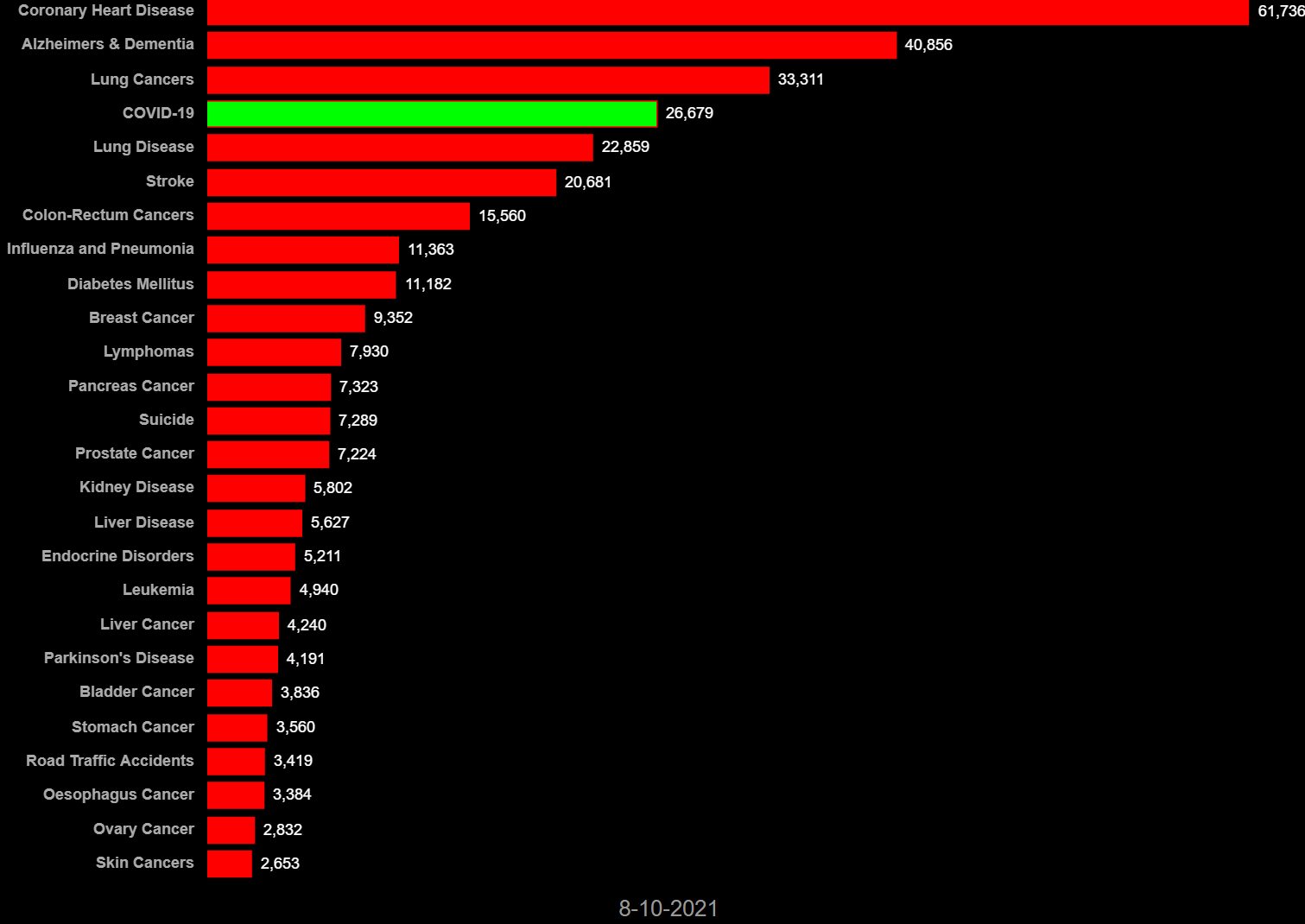
図6-4フランス 死因別死者数

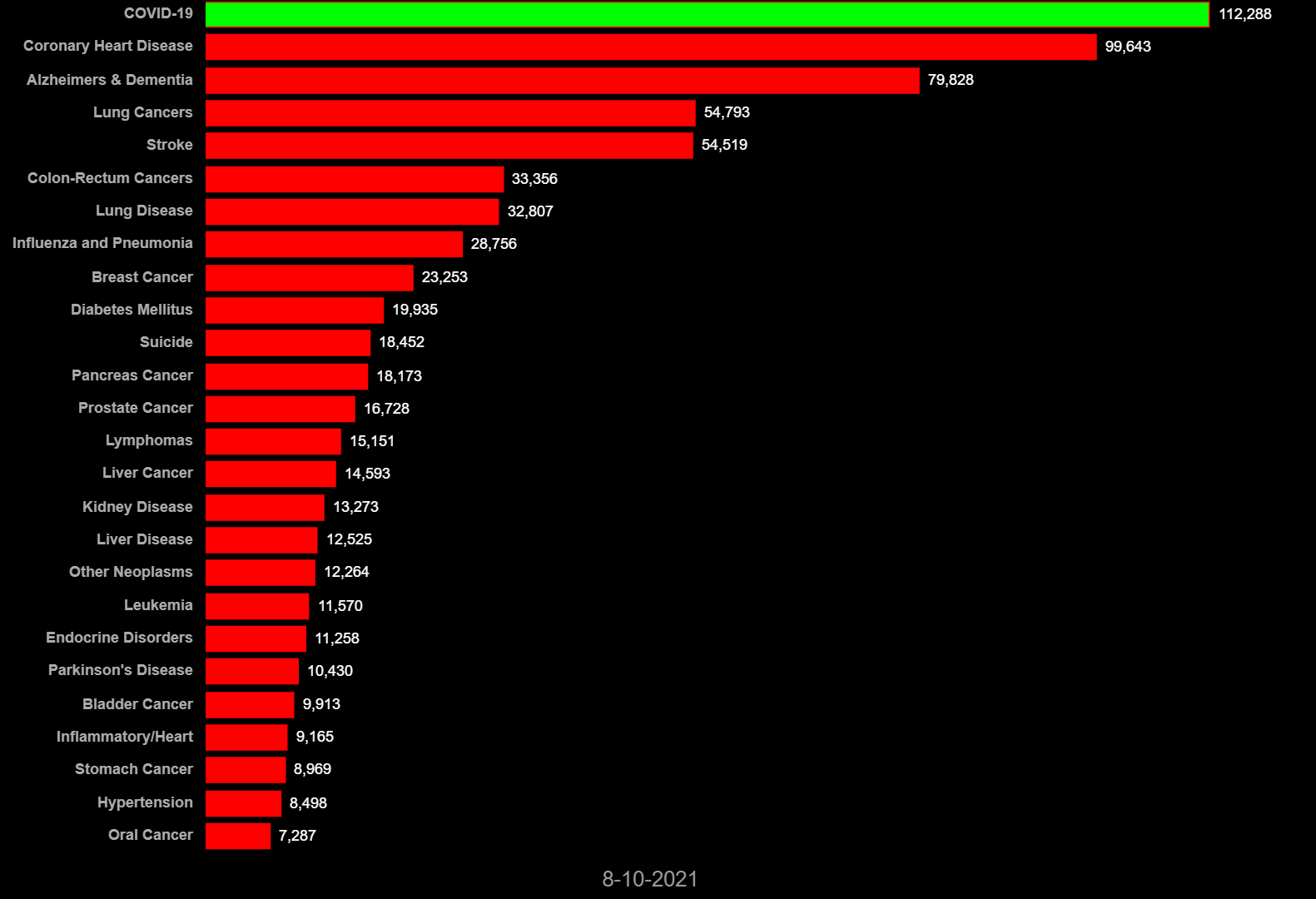
図6-5ドイツ 死因別死者数

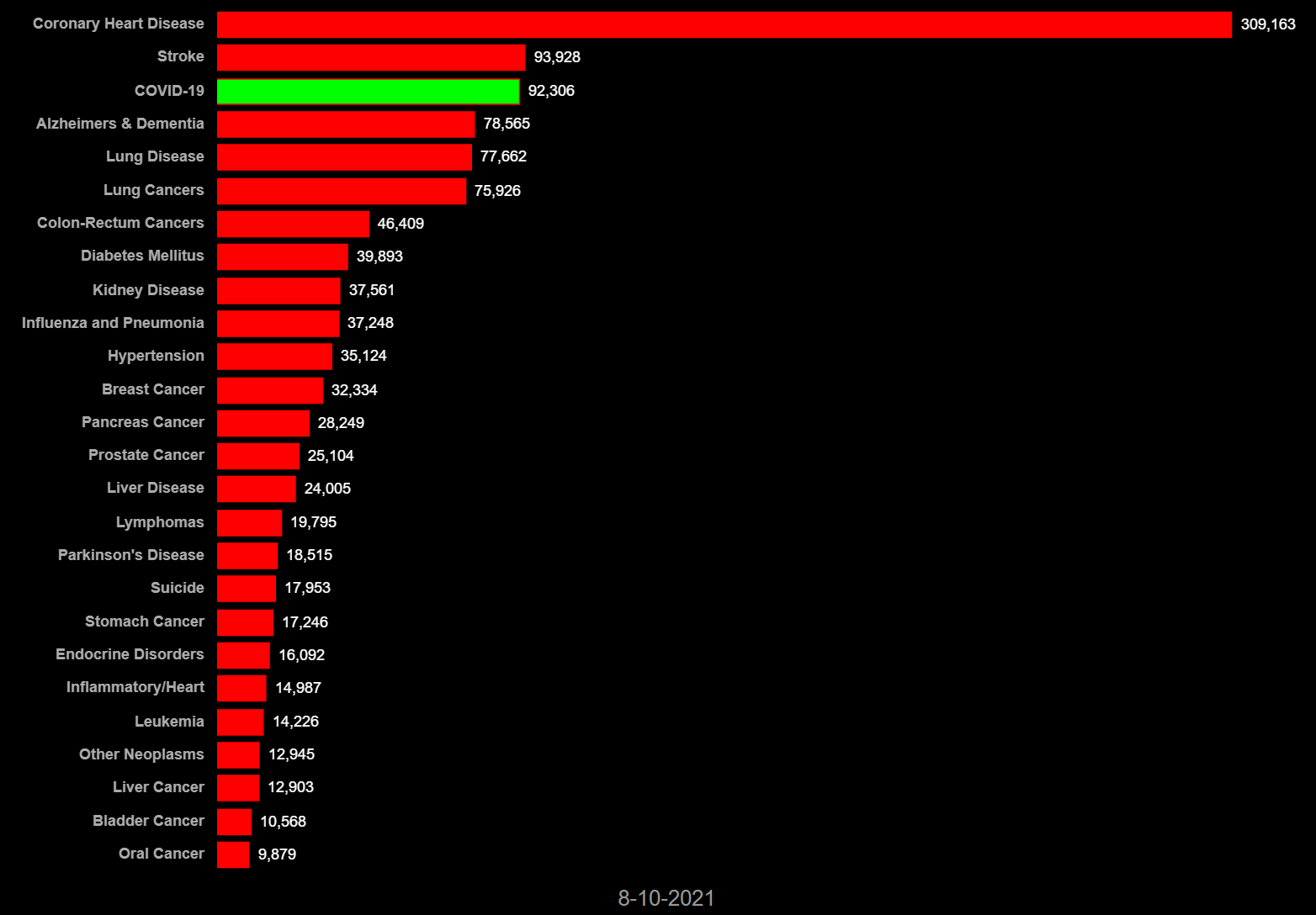
図6-6イタリア 死因別死者数

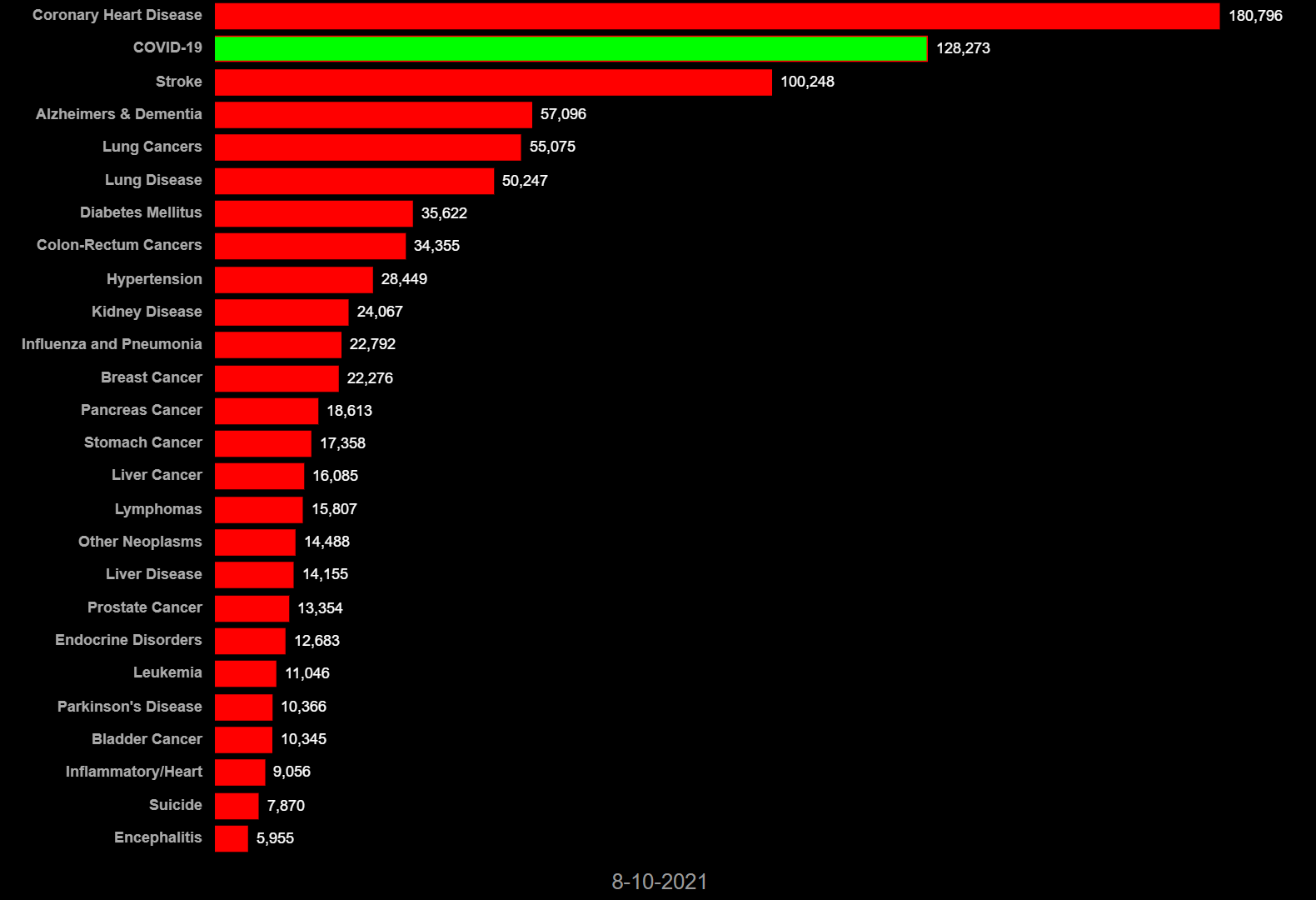
図6-7スウェーデン 死因別死者数

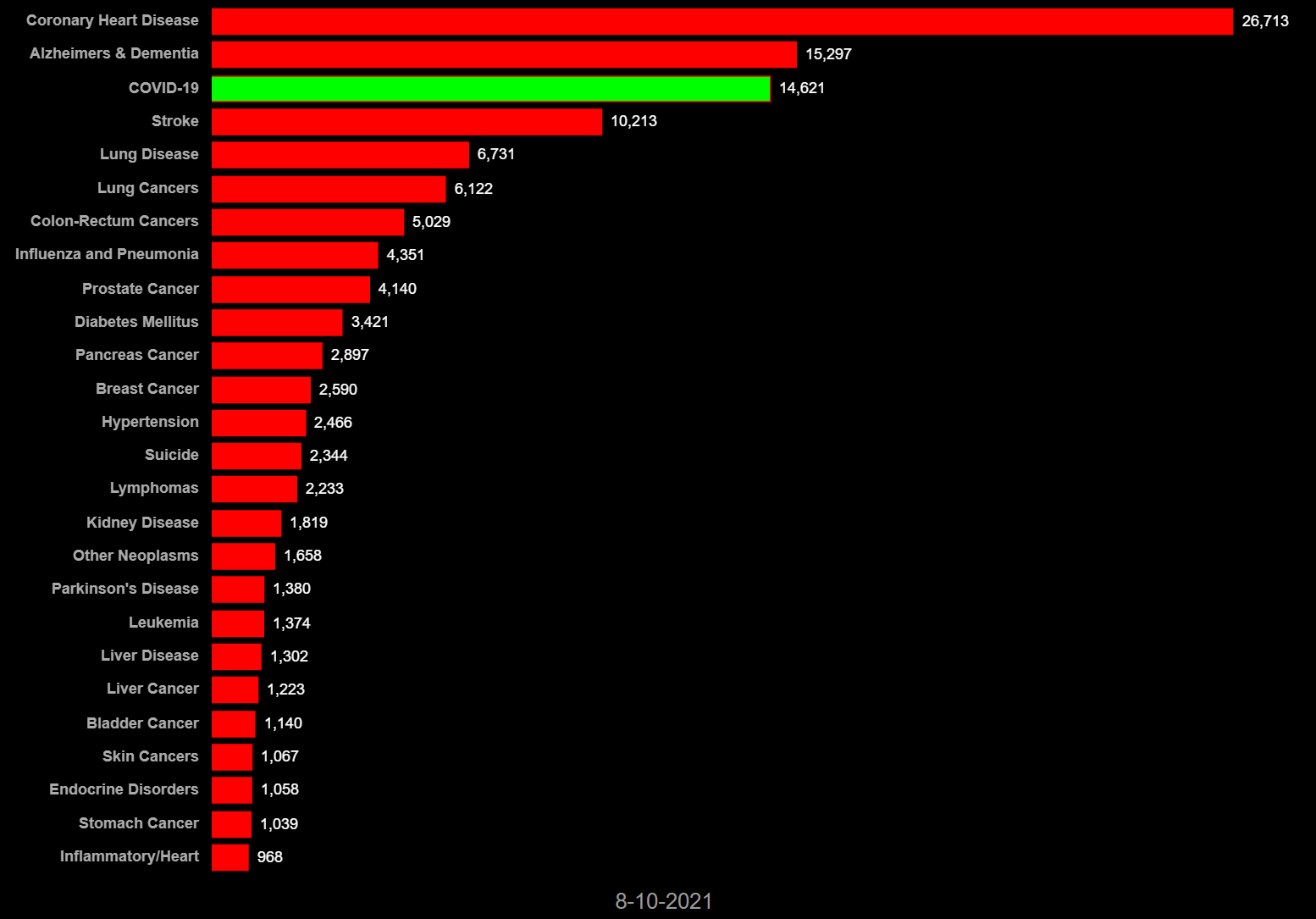
図6-8日本 死因別死者数

・世界の新規死亡者数の推移との比較
図2-3 は100万人あたりの新型コロナ感染症による新規死亡者数の世界平均と日本とを比較したものだが、増減のトレンドは両者で一致している。これは日本独自の対策がウイルスによる死者の増減に何ら影響しなかったことを示唆する。緊急事態宣言による社会活動制限をしてもしなくてもウイルス感染の動向は影響を受けなかったと言える。社会死を招き得る社会活動の抑止策にいまだにこだわる方針に多大なる疑問を感じる。
図2-3
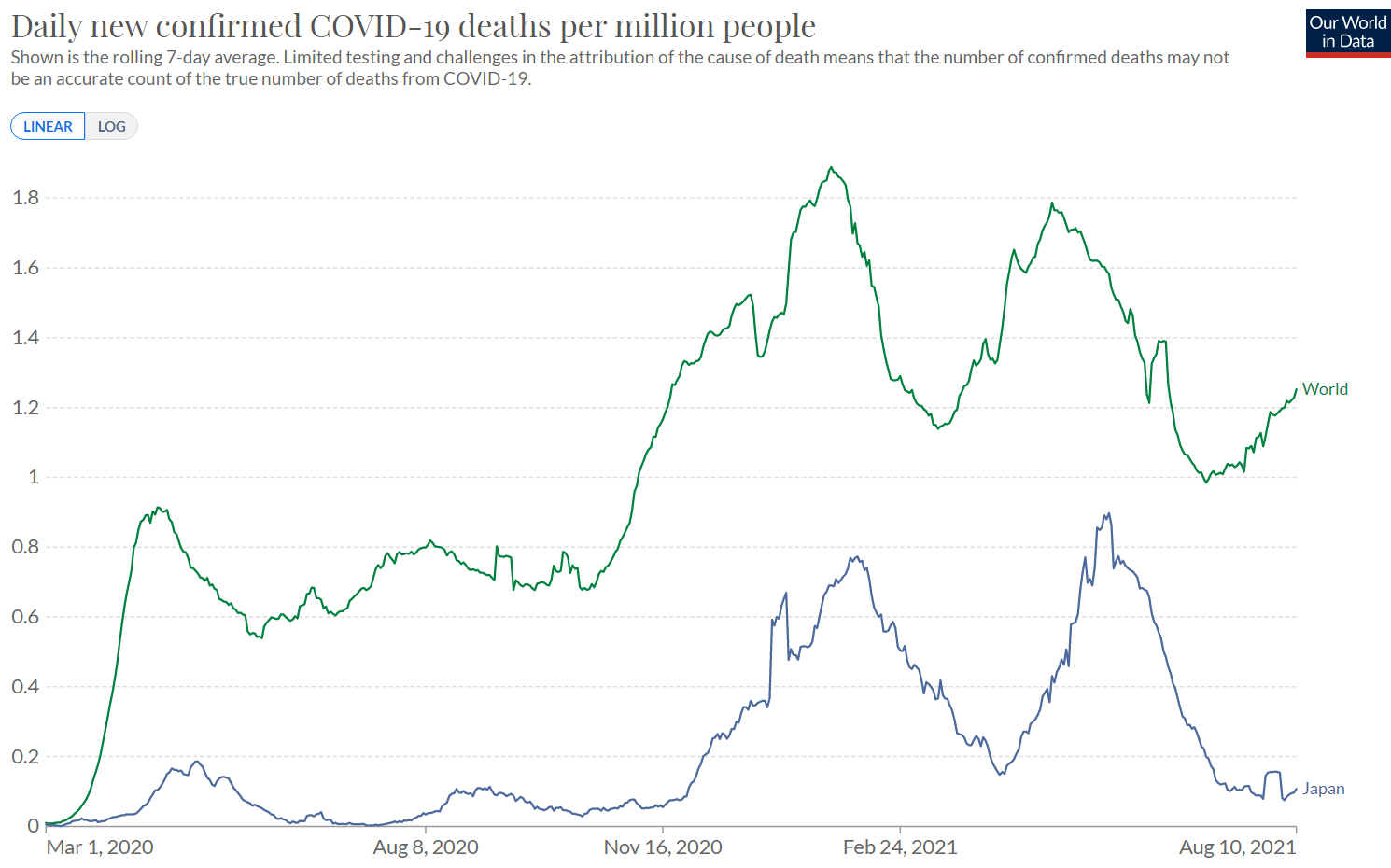
・世界各国の新型コロナによる致死率の推移
図3を見ると、2020年11月頃から全ての国で致死率は大きく低下しその後ほぼ不変である。突然変異を繰り返して毒性が増加していく可能性は低いと予測できる。
and Engineering (CSSE) at Johns Hopkins UniversityLink
https://github.com/CSSEGISandData/COVID-19
Coronavirus Pandemic (COVID-19) - Statistics and Research - Our World in Data
図3 致死率/ 100万人
② 日本の医療リソースは決して脆弱ではない。むしろ潤沢な点が多い
・病床数国際比較すると、総病床数は言わずもがな、精神科病棟などの長期療養型の病床を除く急性期病床も日本は他国に比べて相当に多い(図7)。
図7
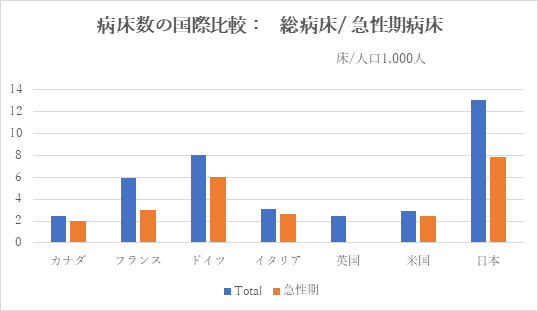
・ICUベッド数
緊急度の高い患者さんに対応する集中治療室の総数において、日本は米国・ドイツには見劣りするものの、英国・フランス・イタリアなどに比較して遜色はない(図8)。
図8
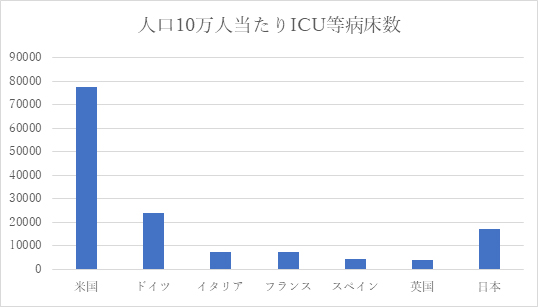
※ 米国は 分母となる人口を20歳以上としているので実際はこれより少ない。
※ 日本は ①特定集中治療室管理料 ②救命救急入院料 ③ハイケアユニット入院医療管理料 が加算されている病床数①5,211床②6,411床③5,412床の合計
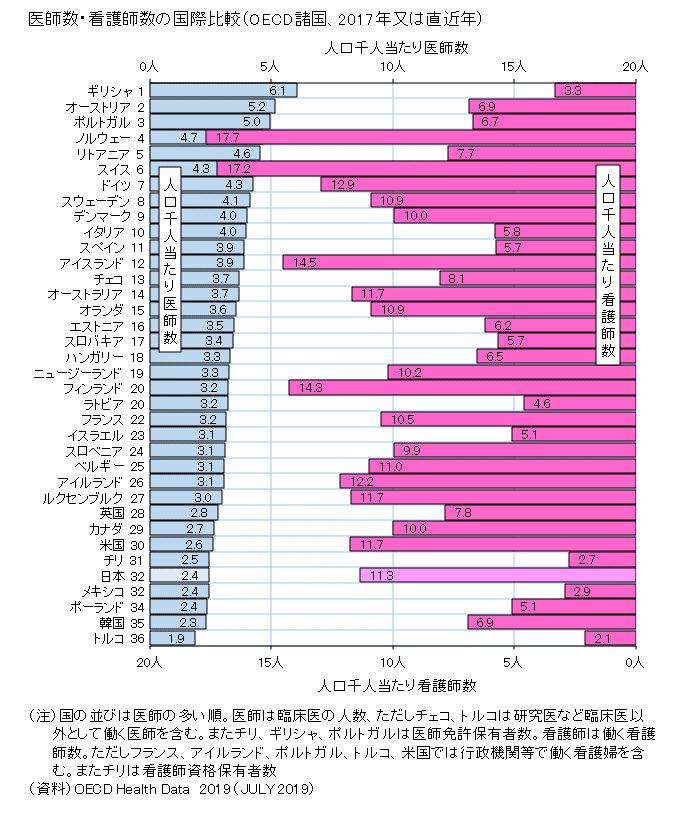
・医師数 看護師数
OECDのデータで、人口当たりの医師数を見ると、日本は北欧や東欧に比べると少ないが、英・米・カナダ・韓国と同等。同様に看護師においては統計上は他国に比べてむしろ多い(図9-1、 9-2)。
図9-1
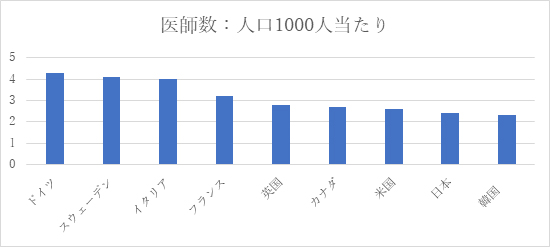
図9-2
以上、病床数(急性期病床数)、ICUベッド数、医師数、看護師数など、医療リソースを見ると、日本は他国に比べて決して貧相ではない。特にCT検査機器を含む医療インフラについては対外的に潤沢であることはよく知られている。
日本の画像診断② -CT, MRI台数, 撮影回数のOECD諸国との比較- - EIRL(エイル) | AI画像診断支援技術 | エルピクセル株式会社
③ 医療崩壊が叫ばれる理由
前述のごとく、世界と比較して日本は、新型コロナ感染症による被害は圧倒的に少ない。そして、同感染症に対峙し得る医療インフラやリソースは十分に備わっている。にもかかわらず、新規感染者が増加する度に医療崩壊が叫ばれるのはなぜだろうか。
a) 医療機関の受け皿が枯渇指定感染症に定義される新型コロナ感染症を対応できる医療機関が極端に限定されている(指定感染症であるがために行政上の許可を得た感染症指定医療機関でなければ原則として新型コロナ感染症に対応できない)ことが一因となる。厚労省の報告によると、2020年10月1日現在、新型コロナ感染症に対応できる感染症医療機関数は581、感染症指定病床数は5,074に過ぎない。一方、日本の総病院数は8,000を超え(精神科を除く一般病院で7,000超)、総急性期病床数は983,700に及ぶ。病院数においては、1/10弱、病床数では実に1/200程度しか活用されていない。
新型コロナ受け入れ医療機関a) 20210120_1.pdf (med.or.jp) 厚労省資料 2020.10.1 現在
b) 感染症指定医療機関の指定状況(令和2年10月1日現在)|厚生労働省 (mhlw.go.jp) Misol医療施設数 2018年
c) m20180514.pdf(misol.ne.jp)
a)b)より
感染症指定医療機関数 581
感染症指定病床数 5,074
総医療機関数 8,372
総病床数 1,641,407
総急性期病床数 983,700
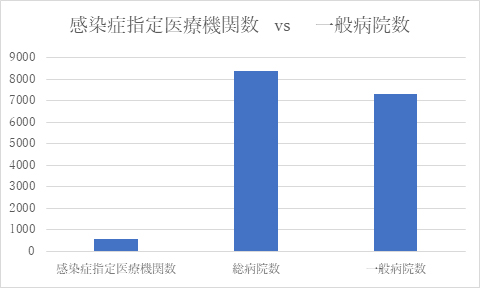
※総病院数から精神科病院を除いたのは一般病院。
医療機関数は上記グラフで比較できるが、病床数は差が大きすぎてグラフ化できない。
(約200倍の差!)
b)医療機関の管理負担過多
感染症法管理下ではエボラやコレラ等と同様の扱いが求められるため過度の滅菌操作や厳格なゾーニング設備の常設が必要で、業務面及び施設面で医療機関には相当大きな負担がかかっている。指定医療機関としての新規参入がしにくい。
c)医療スタッフの不足
感染症法に規定された「積極的疫学調査」の名のもとで濃厚接触者の自己隔離の義務付けが医療スタッフの枯渇を招いている。新興感染症の台頭直後で感染者数が少数の時であればまだしも、コロナが世の中に蔓延している現状では、濃厚接触者全員に隔離を求めて社会活動を制限する施策により家族内に陽性者が発生した医療スタッフの現場からの離脱が余儀なくされ、医療リソースの枯渇を招いている。
d)医療判断および初期治療の欠落
現制度下では、PCR検査や抗原検査で陽性診断が下された時点で、対象者は保健所の管理下となる。医師からの情報を受けた保健所担当者は、規定に基づいて機械的に患者の振り分けを行う。専門的で弾力的な医療判断がそこにはない。軽症で自宅待機とふるい分けされた方には原則として初期治療は施されない。当初は症状が軽くても徐々に悪化して重症化することがある。保健所の管理下では、そのような時に臨機応変の対応ができない。感染症対策の基本の一つ早期治療ができないため重症化例が増える。それが、受け皿の少ない医療現場をさらに苦しめるという悪循環を生む。
e) 感染拡大に呼応した集約的診療環境の構築の欠如
上記、新型コロナ感染症に対応できる医療環境が極端に絞られていること、診療を担当する医療機関の負荷が過大であること、医療スタッフの現場離脱が余儀なくされる事態を招いていること、初期治療が合理的に行われていないこと、などのほかに、医療崩壊につながる重大な要因がある。現下、デルタ株を主とした変異ウイルスの感染者数急増に伴って重症患者も増加の一途、特に東京では医療現場は逼迫している。コロナのみならず他の疾患に対しても救急搬送の受け入れが出来ない状況にあり、大学病院のICUもコロナ対応に追われて本来行うべき高度医療の提供ができない状況だ。このようなコロナ感染症蔓延において波状的に発生する急激な感染拡大に対して、科学的かつ合理的な施策を臨機応変に講じ得る指揮系統が枯渇している。短期間の急激な感染拡大という有事に的確かつ迅速に対応できる医療施策の指揮中枢が欠如していることも医療崩壊を招く根本原因の一つだ。
④ 解決策は
③a)~d)に対しては、コロナパンデミックを医療機関ではなく行政府が管理するという特殊な体制を解除する、e )に対しては、有事対応としての大胆な医療施策を臨機応変に講じる体制を構築する、が解決のポイントとなる。
解決策1: 自虐的な体制の解除感染症法下の管理を外す。すなわち、新型コロナを季節性インフルエンザ感染症と同等の5類感染症に分類する。
新型コロナ感染症を担当する医療リソースの不足や、適切な初期治療体制の欠落は、いずれも新型コロナ感染症が指定感染症に定義され行政管理下にあることが主因だ。いまだに指定感染症として、新型コロナ感染症はエボラやペストなどと同類に扱われている。これら致死率の高い激烈な感染症の封じ込めには、厳格かつ機械的な隔離治療が望ましいが、新型コロナはとうにパンデミックの状態で社会に蔓延している。全数調査作業に追われている場合ではない。新型コロナの8割以上は軽症で済む。現在の致死率は0.1%未満だ。ただし、感染者が急増すると重症例も増え、医療介入の規模の拡張が必要となる。その点からも、ICUへの管理負荷を鑑みて季節性インフルエンザに対応してきた通常医療体制でコントロール可能と考えられる(図11)。
すなわち、全国の医療インフラが弾力的に機能できるように、季節性インフルエンザと同様の5類相当として医療機関の裁量下で管理すべきだ。これにより、医療現場が、自律的かつ弾力的な対応がしやすくなり、極端な医療リソース不足と偏りの解消が期待できる。遅まきながら診療所を含めたオールジャパン体制で新型コロナ感染症に対峙すべきだ。
https://www.thelancet.com/article/S2213-2600(20)30527-0/fulltext
図11
タカラベNews&Talk(2021.1.29放送)資料より
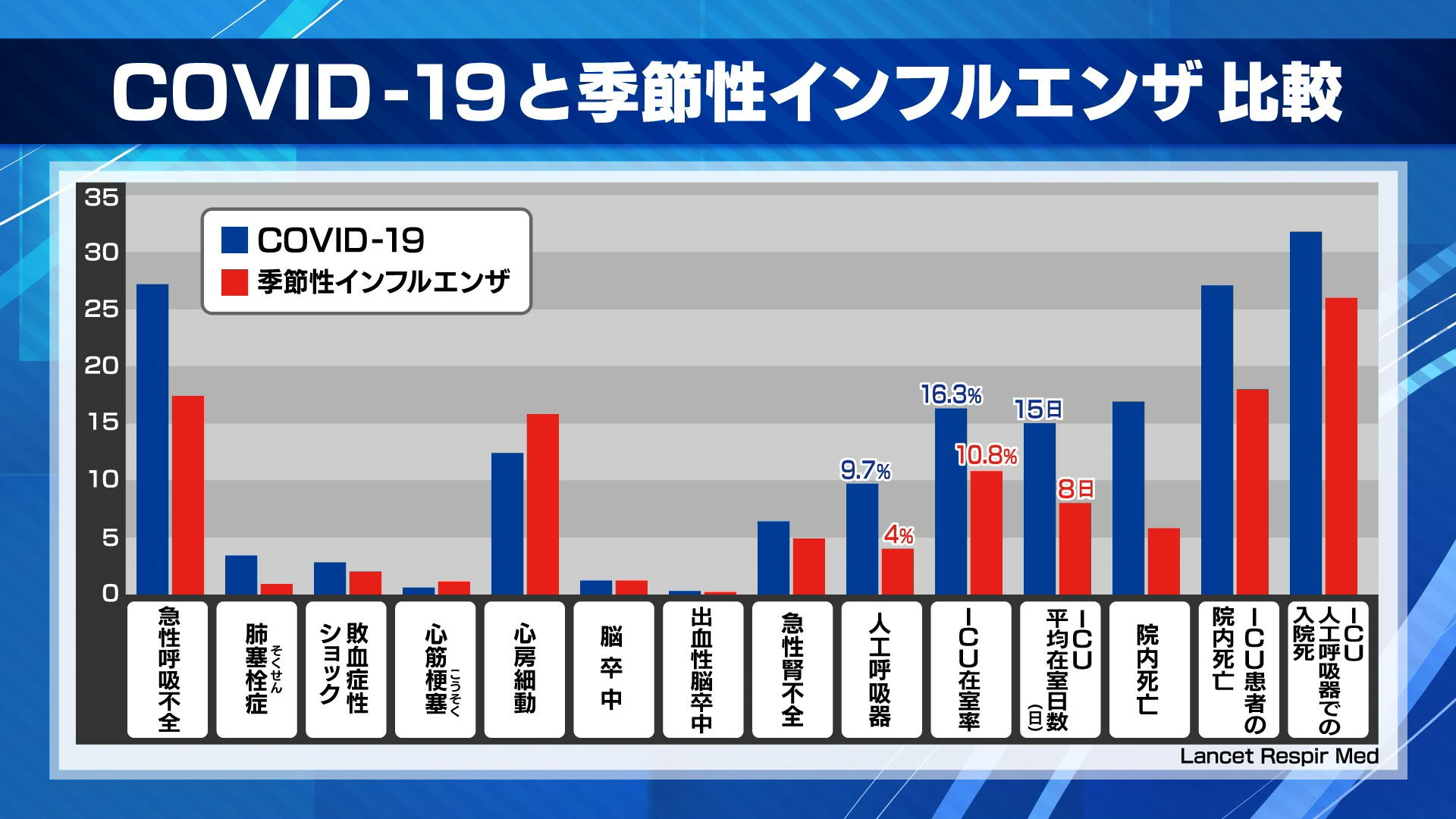
新型コロナとインフルエンザは全く違うので、両者を同等に扱うのは不適切、という声が基礎医学者からしばしば聞こえる。コロナは急激に重症化する例も報告されるが、臨床現場での全体像はどうなのか? コロナとインフルエンザの医療インフラに与えるインパクトの差に関する報告は? その問いに、2020年12月17日オンライン版のLancet Respir Medの報告が答えてくれた(図11)。
このフランスのDijon大学病院の後ろ向きコホート研究を読み解くと、概して季節性インフルエンザよりコロナの方が入院後に重症化の転帰をとる傾向があるが(侵襲的人工呼吸器使用率:4.0% vs 9.7 %、ICU在室率:10.8% vs 16.3%、ICU平均在室日数:8日 vs 15日)、逆の見方をすると、コロナよりはやや軽症と言えるが季節性のインフルエンザも相応に医療インフラに負担をかけていると言える。医療機関側の負担感という点でざっくりと捉えると、コロナ患者1人の管理はインフルエンザ患者2~3人分の管理に相当する。
そうであれば、例年インフルエンザは12〜2月の寒冷期に集中して国内で約1,000万人医療機関を受診することから、通常の医療環境で300~500万人程度のコロナ発症者を捌けるということになる。
解決策2: コロナ専用医療体制の確立
感染拡大期にコロナ対応専用医療体制を確保する。
新型コロナの感染症分類を5類に下げ、対応できる医療機関の受け皿を増やしたとて、各医療機関が足並みをそろえて迅速に受け入れを開始しない可能性はある。コロナウイルスはインフルエンザよりも感染力が強いことから院内感染を抑えるためのゾーニングや陰圧管理など運用面や設備上の改良が必要と判断する医療機関は少なくないはずだ。風評被害のリスクや当初コロナ診療に当たった医療機関が大幅な減収を余儀なくされた記憶が参入の障害ともなる。
そもそも、現状の感染症医療機関のそれぞれがコロナ用に準備している病床数は限られている。重症患者対応は一医療機関あたり2~5床程度しか準備できていない模様。
感染症指定医療機関の指定状況(令和2年10月1日現在)|厚生労働省 (mhlw.go.jp)
これでは感染拡大期に各医療機関はすぐ満床となるし重症呼吸管理が離脱できる患者を収容する医療環境への連携をスムースに進めにくい。多数の医療機関が少数の専用ベッドで対応する状況では、医療連携の合理性を欠くだけではなく、多くの医療機関が院内感染発症リスクを抱えることになる。
コロナ感染の流行が続く間は、波状的に発生する感染拡大期に重症者の急増を集中して吸収管理できる医療環境を速やかに構築する体制の確保が必要だ。現下、特に東京ではコロナ感染者数、重症化患者数の急増に対する積極的対策を講じる必要がある。そして、今冬の感染流行期にはコロナに加えてインフルエンザも猛威を振るう可能性がある。ウイルス学的にはコロナとインフルエンザの同時感染の可能性は低いと言われているが、今年は昨年抑えられていた小児の代表的な夏風邪の原因RSウイルス感染が急増した例もある。そもそも寒冷期は夏に比べて感染症の被害は大きい。秋口の間にコロナとインフルエンザを同時に診断できる検査法の手配と、感染症対応の専用医療スペースの確保が必要だ。
コロナ専用医療スペースの確保については、対策の迅速性を重視すると、既存の医療機関や施設を展開するのが妥当だろう。経営破綻リスクを制御しやすい行政管理下の医療機関である国立病院やJCHOなどがその対象として妥当ではなかろうか。特に東京ではこれらの医療機関が担当している一般医療を周囲の医療機関に一時的に委ねることは可能だろう。専用医療機関として大規模な急性期病床及びICUなどの確保は、感染拡大期の重症患者を合理的に救命する時限的な方策として欧米諸国も実施していたはずだ。
また、より能動的・積極的な方策として、専用医療スペースを短期間で手配ないしは新設する方法もある。人工呼吸器やECMOは不要でも、酸素投与及び安静が必要な中等症患者らを収容する簡易だが大規模な施設環境を整える。現在、東京では、在宅管理で呼吸器管理を余儀なくされる患者が急増しているが、このような方々を換気環境の良い体育館のような大型施設で収容するという方法は取れないものか。
コロナ感染症分類を5類に下げることに加えて、より能動的な施策としてコロナ専用医療インフラを臨機応変に整える施策を実現するには、政府、専門家会議、医師陣の叡智の結集と協力が求められる。今こそ、それぞれが、高い見識そして勇気と本気を求められる時期にある。
前提となる施策
上記の施策が機能するための前提として下記が挙げられる。
ワクチン接種の推進
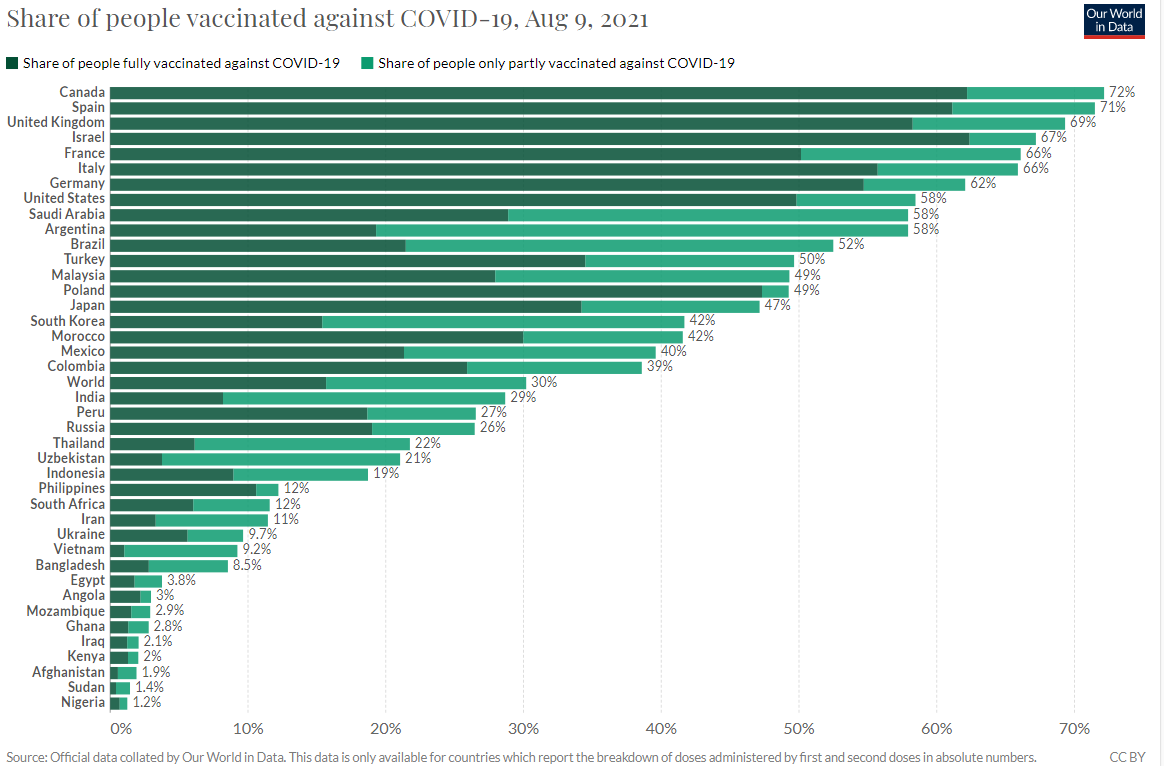
国内のワクチン接種は順調に進み(図5)、高齢者の約8割は必要なワクチン接種を完了している。集団免疫の確立のためには今後50代以下のワクチン接種を継続して進めていくことが大切。現に40-50代の重症例が急増している。また30代以下の感染者数も激増しており、この世代の重症者が今後増える可能性も否定できない。
図5 ワクチン接種率
初期治療薬の確保
通常医療が機能できるようになったとしても重症化を予防するための初期治療薬を有効に使用できる環境を確保する必要がある。最近、許認可が得られた中和抗体薬ロナプリーブに加えて、時限的措置でも良いので既存薬を含めた初期治療薬の使用許可が求められる。
医療管理資材の円滑かつ十分な供給
PPEはもちろんのこと、在宅酸素投与に必要な機器や酸素の潤沢な確保供給も必要。
以上