臓器別各種がんについて
臓器別に各種のがんについて、特徴や症状、治療方法をまとめました。
臓器別に各種のがんについて、特徴や症状、治療方法をまとめました。

再生医療
腹部から脂肪を採取し、細胞培養加工室 CPCで増殖培養し、間葉系幹細胞を投与(左膝関節内への注射及び...

再生医療
① 2019/5/30 ADMSC(自己脂肪由来間葉系幹細胞 adipose-derived me...

再生医療
① 2019/12/6 ADMSC(自己脂肪由来間葉系幹細胞 adipose-derived mes...

再生医療
2019/4/18 脂肪組織採取/血清用採血
再生医療の意思を確認し、同日、脂肪採取および...
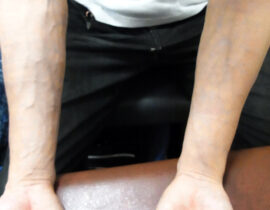
ハンドベイン
両前腕の静脈内に、波長2000nmレーザーファイバーを、20G針を介して挿入、血管内を照射(照射時間...
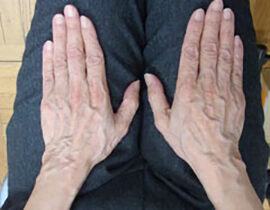
ハンドベイン
両手甲、両前腕の静脈内に、波長2000nmレーザーファイバーを、20G針を介して挿入、血管内を照射(...
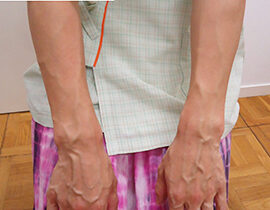
ハンドベイン
両手甲の静脈内に、波長2000nmレーザーファイバーを、20G針を介して挿入、血管内を照射(照射時間...
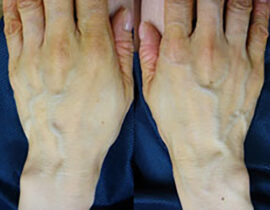
ハンドベイン
両手甲、両前腕の静脈内に、波長2000nmレーザーファイバーを、20G針を介して挿入、血管内を照射(...
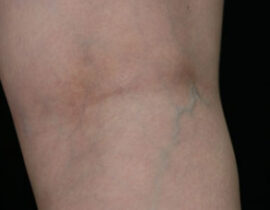
レッグベイン下肢静脈瘤
機種 マイドン 照射回数 1回(G-YAGレーザー使用) 治療内容及び流れについては下記ページ...
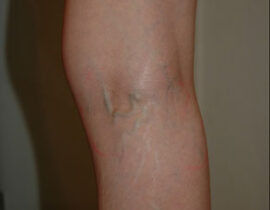
レッグベイン下肢静脈瘤
機種 マイドン(G-YAGレーザー使用) 治療内容及び流れについては下記ページをご確認ください...
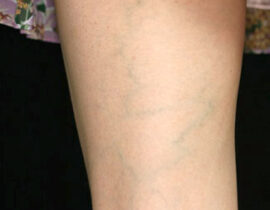
レッグベイン下肢静脈瘤
機種 G-YAG 照射回数 4回 治療内容及び流れについては下記ページをご確認ください。 ・...
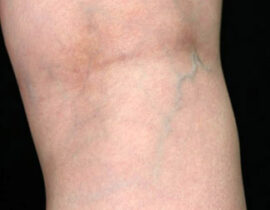
レッグベイン下肢静脈瘤
機種 G-YAG 照射回数 3回 治療内容及び流れについては下記ページをご確認ください。 ・...
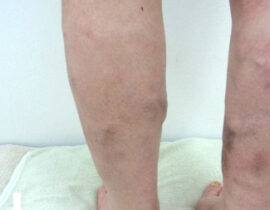
下肢静脈瘤
血管内レーザー治療(2000nmレーザー)を行いました。 治療内容及び流れについては下記ページ...
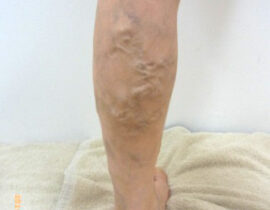
下肢静脈瘤
血管内レーザー治療(2000nmレーザー)を行いました。 治療内容及び流れについては下記ページ...
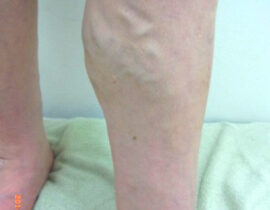
下肢静脈瘤
血管内レーザー治療(2000nmレーザー)を行いました。 治療内容及び流れについては下記ページ...
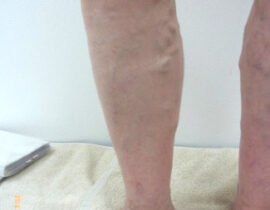
下肢静脈瘤
両下肢の静脈瘤に対してレーザー治療を実施し順調に経過しています。 術後10か月目の時点で残存血管に...

再生医療
腹部から脂肪を採取し、細胞培養加工室 CPCで増殖培養し、間葉系幹細胞を投与(左膝関節内への注射及び...

再生医療
① 2019/5/30 ADMSC(自己脂肪由来間葉系幹細胞 adipose-derived me...

再生医療
① 2019/12/6 ADMSC(自己脂肪由来間葉系幹細胞 adipose-derived mes...

再生医療
2019/4/18 脂肪組織採取/血清用採血
再生医療の意思を確認し、同日、脂肪採取および...
※お電話が繋がりにくい場合がございます。
折り返し電話をご希望の方は「ご相談・お問合せ」よりメールにて承ります。
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 9:30-18:00 | ● | ● | ● | ● | ● | ● | - | - |
休診:日曜日・祝日
当院では幅広く、様々な検査に対応しています。
医学的アプローチによる美容治療のご提案がございます。
しこりや違和感があるといった方は、早期受診をおすすめします。
がんは早期発見が極めて重要です。
当院では幅広い疾病に対して日帰り手術を可能にしています。